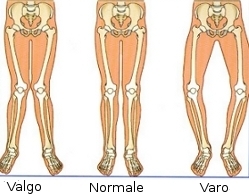
Ginocchio varo / valgo
Cosa sono le deformità del ginocchio?
In un ginocchio normale, correttamente allineato, il peso del corpo è trasmesso dall’anca giù per il centro del ginocchio e della caviglia. In realtà, anche nel ginocchio normale, circa il 60% del peso passa per la parte interna ed il 40% per quella esterna. Quando il ginocchio non è ben allineato, è definito “varo” (curvo) o “valgo” (a forma di X). Nel ginocchio varo, c’è uno squilibrio nella ripartizione del peso che grava troppo sulla parte interna. Questo provoca un notevole sovraccarico sulle strutture interne dell’articolazione come il menisco, i legamenti e, soprattutto, la cartilagine e l’osso sottostante. Se la deformità è accentuata ed il paziente è in sovrappeso, le forze eccessive portano alla progressiva degenerazione del menisco, fino alla sua rottura, ed a modifiche nei legamenti e nell’osso che diventano più spessi e più rigidi. Il paziente comincia ad accusare dolore al ginocchio quando compie qualche sforzo fisico o pratica alcune attività sportive. Quando le forze superano il livello di resistenza della cartilagine del compartimento interessato comincia l’artrosi, con la cartilagine che dapprima si frammenta e si assottiglia ed, infine, scompare del tutto (artrosi grave). Questo provoca un peggioramento della deformità ed un ulteriore aumento del sovraccarico. Nel ginocchio valgo accade il contrario, con sovraccarico del compartimento esterno e delle sue strutture articolari.
Coloro che hanno un ginocchio varo o valgo hanno quindi maggiori probabilità di sviluppare un’artrosi, rispetto alle persone con un ginocchio diritto.
Quali sono le cause?
La maggior parte delle persone ha solo piccoli difetti di allineamento degli arti inferiori, con struttura e funzionalità sostanzialmente normali.
Inoltre, in alcuni periodi dell’accrescimento il varismo ed il valgismo delle ginocchia sono normali. Infatti, a causa della diversa velocità con cui si sviluppano le varie parti del corpo, la maggior parte dei bambini intorno ai 3 anni, ha un ginocchio varo. Negli anni successivi accade il contrario, con il ginocchio che diviene progressivamente valgo, finché, intorno ai 7 anni, comincia a raddrizzarsi e ad assumere la sua conformazione definitiva.
Un leggero valgismo è normale. Nella donna, a causa della maggiore larghezza del bacino, è maggiore che nell’uomo. Questo può contribuire a spiegare perché il valgismo patologico è più frequente nelle donne.
I casi che possono portare alla necessità di un trattamento ortopedico derivano, la maggior parte delle volte, dalle seguenti condizioni:
- disturbi della crescita (displasia epifisaria) che può essere però parte di un disordine dello sviluppo più generalizzato
- postumi di un trauma che abbia provocato un danno alla cartilagine di accrescimento del femore o della tibia a cui segue uno sviluppo asimmetrico dell’osso
- patologie ossee (rachitismo, morbo di Paget)
- precedente asportazione completa di un menisco (meniscectomia totale)
A prescindere dalle cause che hanno provocato il disallineamento, l’eccesso di peso corporeo accentua significativamente i sintomi. Questo perché aumenta le forze applicate sull’osso e sulla cartilagine del ginocchio.
Quali sono i sintomi?
Il principale è il dolore quando il paziente si mette in piedi o dopo aver percorso una certa distanza. A volte si associano zoppia e gonfiore.
Diagnosi
L’ortopedico vi richiederà delle radiografie standard del ginocchio ed una in stazione eretta che comprenda le anche e le caviglie. In questo modo potrà calcolare quanto il ginocchio è fuori dal normale allineamento. E’ però importante che il paziente riferisca correttamente quali sono i disagi che questa situazione comporta, perché questo è uno dei parametri su cui si basa l’ortopedico per decidere la terapia. Il medico inoltre, visiterà il ginocchio per capire meglio se ci sono ancora margini per un trattamento conservativo o se, invece, non resti altra soluzione che un intervento chirurgico.
Trattamento – conservativo
L’ortopedico vi prescriverà uno o più dei seguenti trattamenti:
– modifiche dello stile di vita: riduzione del peso corporeo e del livello di attività
– farmaci: condroprotettori (es. glucosammina, condroitinsolfato, etc.) ed anti-infiammatori
– infiltrazioni di acido ialuronico o, nei casi acuti, di cortisone
– terapie fisiche strumentali: onde d’urto, magnetoterapia elettroterapia
– ginnastica: esercizi per recuperare il movimento perso, una buona coordinazione motoria ed un tono muscolare adeguato
Trattamento – chirurgico
L’incisione cutanea è lunga circa 8 cm. Se la deformità da correggere è il varismo, sarà eseguita un’osteotomia (taglio dell’osso) nella parte alta della tibia. Se invece si deve trattare un ginocchio valgo, l’osteotomia interesserà la parte più in basso del femore. Lo scopo è quello di raddrizzare l’osso in modo da alleggerire il comparto malato spostando parte del peso su quello sano. Una volta ottenuta una correzione soddisfacente, il chirurgo fisserà l’osso con una piccola placca metallica e delle viti. Infine, prima di suturare la ferita, eseguirà un controllo radiografico per confermare la correttezza della procedura.
Riabilitazione post-operatoria
Sarete dimessi dall’ospedale dopo 2-3 giorni dall’operazione. Già dal giorno successivo all’intervento chirurgico inizierete dei leggeri esercizi di mobilizzazione del ginocchio e potrete fare qualche passo con l’ausilio di due stampelle. Non dovrete però spostare il peso del corpo sull’arto operato (se non in minima misura), per almeno 45 giorni. Durante questo periodo, dovrete eseguire regolarmente degli esercizi che vi verranno prescritti e che hanno lo scopo di aiutarvi a recuperare i movimenti e la forza muscolare. Se possibile, in questa fase sarà particolarmente utile la ginnastica in acqua. Trascorsi 45 giorni, sarete sottoposti ad un controllo radiografico per verificare lo stato di guarigione dell’osso. Se l’esito sarà stato positivo, vi sarà consentito di applicare gradualmente più peso sull’arto operato, di abbandonare le stampelle e di incrementare gli esercizi.
Il vostro chirurgo però continuerà a seguirvi con ulteriori controlli clinici e radiografici (almeno a 3 e 6 mesi dall’operazione).